Chi phí và quy trình điều trị Ung thư Phổi bằng liệu pháp miễn dịch (A-Z)
Gửi các cô bác, anh chị và gia đình thân mến,
Khi nghe hai chữ "ung thư", tôi biết, ai trong chúng ta cũng không tránh khỏi cảm giác lo lắng, hoang mang, thậm chí là sợ hãi. Giống như mình đột nhiên bị đẩy vào một hành trình không báo trước, đầu óc quay cuồng với trăm ngàn câu hỏi. Nhưng giữa mớ bòng bong đó, thường sẽ nổi lên hai nỗi lo lớn nhất: "Mình sẽ phải trải qua những gì?" và "Liệu gia đình có cáng đáng nổi chi phí không?".
Bài viết này không phải để nói những điều "đao to búa lớn". Tôi muốn viết nó như một người bạn, một người thân, ngồi xuống cùng gia đình mình, gỡ rối từng chút một về một trong những phương pháp điều trị ung thư phổi tiên tiến nhất hiện nay: Liệu pháp Miễn dịch.
Trong vài năm qua, liệu pháp này đã thực sự tạo nên một "cuộc cách mạng", mang lại hy vọng rất lớn, giúp kéo dài và cải thiện cuộc sống cho rất nhiều bệnh nhân, ngay cả khi bệnh đã ở giai đoạn di căn, hoặc giúp giảm nguy cơ bệnh quay trở lại ở giai đoạn sớm.
Nhưng đây là một vũ khí mới, hiện đại, nên nó cũng có một quy trình riêng và một bài toán chi phí khá "đau đầu".
Bài viết này, dựa trên các thông tin y khoa chính thống, sẽ cùng gia đình mình tìm hiểu thật kỹ, thật rõ ràng về Chi phí và quy trình điều trị Ung thư Phổi bằng liệu pháp miễn dịch tại Việt Nam.
Xem thêm : Ung Thư Phổi Giai Đoạn 4: Ánh Sáng Từ Liệu Pháp Miễn Dịch
PHẦN 1: LIỆU PHÁP MIỄN DỊCH LÀ GÌ?
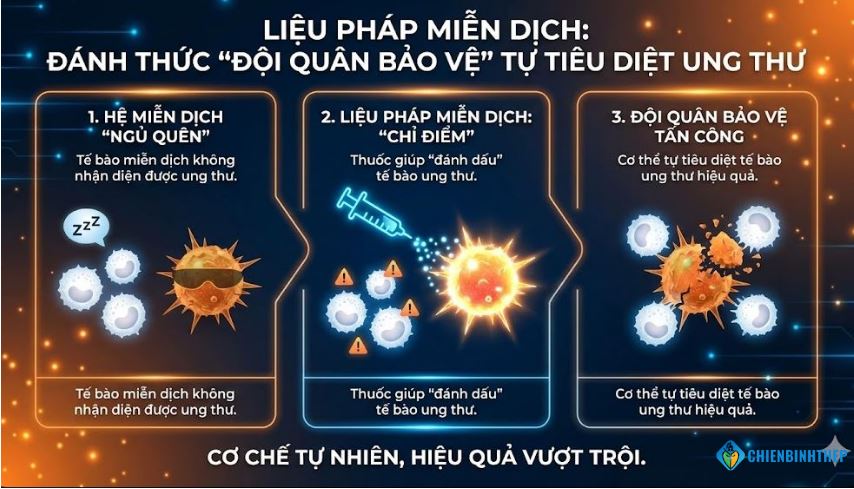
1.1. "Đánh thức" người vệ sĩ của chính mình
Để biết mình sắp dùng "vũ khí" gì, trước hết gia đình mình cần hiểu rõ về nó.
Hãy tưởng tượng cơ thể chúng ta có một "đội quân bảo vệ" (chính là hệ miễn dịch, gồm các tế bào T). Nhiệm vụ của đội quân này là ngày đêm tuần tra, hễ thấy "kẻ lạ" (như vi khuẩn, virus, và cả tế bào ung thư) là tiêu diệt ngay.
Nhưng tế bào ung thư lại rất "ranh ma". Chúng biết cách "lẩn trốn". Một trong những cách đó là chúng tự "đeo một cái mặt nạ" (gọi là protein PD-L1) lên bề mặt. Khi "anh lính" miễn dịch đi tới, thấy cái mặt nạ này, tưởng là "người nhà", thế là bị đánh lừa và bỏ đi.
Thuốc miễn dịch (nhóm Ức chế điểm kiểm soát) không phải là hóa chất đánh thẳng vào khối u. Vai trò của nó là "người đi lột cái mặt nạ" đó ra. Thuốc sẽ bám chặt vào cái "mặt nạ" PD-L1 này, khiến nó bị vô hiệu hóa. Ngay lập tức, tế bào ung thư bị "lộ diện". "Anh lính" miễn dịch lúc này mới "Ồ!" lên, nhận ra đây là kẻ thù và được kích hoạt để xông vào tấn công, tiêu diệt khối u.
Nói đơn giản: Liệu pháp miễn dịch là cách "đánh thức" và "chỉ điểm" cho chính đội quân bảo vệ của cơ thể mình tự đi tiêu diệt ung thư.
1.2. Phân biệt: Miễn dịch KHÁC Hóa trị và Trúng đích thế nào?
Gia đình mình chắc nghe bác sĩ nói nhiều về 3 loại này. Chúng khác nhau hoàn toàn đấy:
- Hóa trị: Giống như "rải bom" trên một khu vực rộng. Nó tiêu diệt tất cả các tế bào đang phân chia nhanh. Tế bào ung thư (phân chia nhanh) bị diệt, nhưng "dân lành" (như tế bào nang tóc, tế bào ruột...) cũng bị "vạ lây". Đây là lý do mình thường bị rụng tóc, mệt mỏi, buồn nôn khi hóa trị.
- Liệu pháp Nhắm trúng đích: Giống như "tên lửa điều khiển" thông minh. Nó chỉ tìm và bắn vào các tế bào ung thư có mang một "tín hiệu" đặc biệt (là các đột biến gen cụ thể, ví dụ gen EGFR, ALK...).
- Liệu pháp Miễn dịch: Như đã nói, nó không bắn ai cả. Nó đi "huấn luyện" đội quân của cơ thể. Nó không nhắm vào gen đột biến bên trong tế bào, mà nhắm vào cái mặt nạ PD-L1 bên ngoài.
Điều này dẫn đến một khác biệt mấu chốt trong quy trình:
- Muốn dùng thuốc Đích, bắt buộc phải làm xét nghiệm gen (EGFR, ALK...).
- Muốn dùng thuốc Miễn dịch, bắt buộc phải làm xét nghiệm "mặt nạ" PD-L1.
PHẦN 2: HÀNH TRÌNH ĐIỀU TRỊ SẼ DIỄN RA THẾ NÀO? (TỪNG BƯỚC MỘT)
Đây là lộ trình mà hầu hết bệnh nhân sẽ trải qua, thuộc về "Quy trình điều trị Ung thư Phổi bằng liệu pháp miễn dịch". Gia đình mình nắm rõ để chuẩn bị tinh thần và phối hợp với bác sĩ nhé.
2.1. Bước 1: Chẩn đoán & Sinh thiết (Biopsy) - "Lấy mẩu u"
Đầu tiên, bác sĩ sẽ cho chụp chiếu (X-quang, chụp CT, PET/CT...) để "nhìn" khối u, xem nó ở đâu, to nhỏ thế nào, đã chạy đi đâu (di căn) chưa.
Nhưng "nhìn" thôi chưa đủ. Bác sĩ bắt buộc phải làm sinh thiết. Tức là dùng một cây kim nhỏ (qua nội soi hoặc chọc qua da) để lấy một mẩu mô nhỏ xíu từ khối u. Nhiều cô bác nghe "sinh thiết" là sợ, nhưng đây là bước "vàng", bắt buộc phải làm. Không có mẩu mô này, bác sĩ sẽ "bó tay", không thể biết nên dùng vũ khí gì tiếp theo.
2.2. Bước 2: Xét nghiệm Quyết định - "Tấm vé Thông hành"
Mẩu mô nhỏ xíu đó sẽ được gửi đến phòng xét nghiệm. Đây là "ngã ba đường" quan trọng, quyết định toàn bộ kế hoạch:
- Xét nghiệm Đột biến Gen: Họ sẽ "giải mã" mẩu u để tìm gen đột biến (EGFR, ALK...). Nếu "trúng" (ví dụ: có gen EGFR), bác sĩ sẽ ưu tiên dùng thuốc Nhắm trúng đích.
- Xét nghiệm Hóa mô miễn dịch (HMMD) PD-L1: Đây là xét nghiệm then chốt cho liệu pháp miễn dịch. Họ sẽ "nhuộm" mẩu u để đếm xem có bao nhiêu % tế bào ung thư đang "đeo mặt nạ" PD-L1.
Kết quả sẽ là một con số, ví dụ: PD-L1 = 0%, PD-L1 = 10%, PD-L1 = 60%.
Con số này cực kỳ quan trọng. Các bác sĩ đều đánh giá: "Tỷ lệ PD-L1 dương tính càng cao thì đáp ứng điều trị [miễn dịch] càng cao". Đây chính là "tấm vé thông hành" để bác sĩ quyết định dùng thuốc miễn dịch.
2.3. Bước 3: Lập Kế hoạch (Lên Phác đồ)
Sau khi có đủ "bài" trong tay (bệnh ở giai đoạn mấy, sức khỏe ra sao, kết quả gen, kết quả PD-L1...), bác sĩ ung bướu sẽ "chọn phương pháp điều trị phù hợp và hiệu quả nhất" cho mình.
Vậy khi nào mình được dùng liệu pháp miễn dịch?
- Giai đoạn sớm (Giai đoạn I-III đã mổ xong): Đây là một tin rất vui. Bộ Y tế Việt Nam đã duyệt dùng miễn dịch bổ trợ (tức là dùng sau khi đã mổ và hóa trị xong). Mục đích là để "quét sạch" những mầm mống còn sót lại, "giảm nguy cơ tái phát" và "tăng hi vọng chữa khỏi".
- Giai đoạn tiến triển (Giai đoạn III không mổ được): Dùng sau khi hóa-xạ trị xong, để "gia cố" kết quả.
- Giai đoạn di căn (Giai đoạn IV): Đây là chỉ định phổ biến nhất. Dùng ngay từ đầu (bước một), đặc biệt nếu PD-L1 cao (>50%), hoặc kết hợp với hóa trị nếu PD-L1 thấp hơn.
Các thuốc miễn dịch phổ biến đã có ở Việt Nam là: Pembrolizumab (Keytruda), Atezolizumab (Tecentriq), Durvalumab (Imfinzi), Nivolumab (Opdivo).
2.4. Bước 4: Thực hiện Truyền thuốc - "Ngày đi viện"
Khác với thuốc đích (thường là viên uống), thuốc miễn dịch hầu hết là "điều trị qua đường truyền tĩnh mạch" (giống như truyền nước biển).
Quy trình này thường rất nhẹ nhàng. Bệnh nhân sẽ vào khu điều trị ban ngày, nằm truyền thuốc trong khoảng 30 phút. Y tá, bác sĩ sẽ theo dõi mạch, huyết áp cẩn thận. Hầu hết bệnh nhân đều ổn định, không có phản ứng dị ứng và có thể "xuất viện ngay trong ngày".
Việc này sẽ lặp lại theo chu kỳ, thường là "mỗi ba tuần" (hoặc 2 tuần, 4 tuần tùy loại thuốc). So với hóa trị phải nằm viện dài ngày, việc này giúp mình giữ được chất lượng cuộc sống, vẫn sinh hoạt gần như bình thường.
2.5. Bước 5: Theo dõi & Đánh giá - "Thuốc có 'ăn' không?"
Một điều gia đình mình cần biết: "Không phải người bệnh nào cũng có khả năng đáp ứng tốt các loại thuốc miễn dịch". Vì vậy, việc theo dõi là cực kỳ quan trọng.
Sau một vài chu kỳ (ví dụ 3 hoặc 6 đợt truyền), bác sĩ sẽ cho mình đi chụp chiếu lại (chụp CT ngực, MRI não...).
Mục đích là để so sánh phim mới với phim cũ (trước khi điều trị). Nếu kết quả cho thấy "cả khối u ở phổi và khối u di căn đều đã giảm kích thước", thì "Aha! Thuốc có tác dụng rồi!". Bác sĩ sẽ cho mình tiếp tục theo phác đồ. Nếu u không đổi hoặc to lên, bác sĩ sẽ cân nhắc "thay đổi phương pháp điều trị".
PHẦN 3: 'HỌC PHÍ' ĐIỀU TRỊ - BÀI TOÁN CHI PHÍ THỰC TẾ
Đây là phần "đau đầu" nhất, trực tiếp liên quan đến "Chi phí điều trị Ung thư Phổi", nhưng chúng ta phải nói thẳng, nói thật với nhau. Chi phí cho các liệu pháp mới (cả trúng đích và miễn dịch) là "hết sức tốn kém". Đây thực sự là một "gánh nặng lớn cho bệnh nhân và gia đình".
Theo thống kê, một người điều trị bằng thuốc đích hoặc liệu pháp miễn dịch có thể tốn từ 120 - 150 triệu đồng mỗi tháng.
Con số này từ đâu mà ra? Chúng ta chia làm 2 phần:
3.1. Chi phí Xét nghiệm Ban đầu (Trả 1 lần)
Đây là các chi phí bắt buộc phải trả trước khi truyền lọ thuốc đầu tiên, để xem mình có hợp thuốc không.
BẢNG 1: CHI PHÍ CHẨN ĐOÁN & XÉT NGHIỆM ĐIỀU KIỆN (THAM KHẢO)
(Lưu ý: Chi phí này mang tính tham khảo, có thể thay đổi tùy bệnh viện)
|
Hạng mục |
Chi phí Ước tính (VNĐ) |
Ghi chú |
|
1. Sinh thiết (Nội soi / Chọc kim) |
1.000.000 – 10.000.000+ |
Tùy độ khó của thủ thuật và bệnh viện. |
|
2. Xét nghiệm Hóa mô miễn dịch (PD-L1) |
1.700.000 – 5.300.000 |
Đây là xét nghiệm "vé thông hành" bắt buộc cho miễn dịch. |
|
3. Xét nghiệm Đột biến Gen (EGFR, KRAS...) |
2.700.000 – 8.200.000+ |
Cần làm song song để loại trừ hoặc xác định khả năng dùng thuốc đích. |
Tổng chi phí xét nghiệm ban đầu này có thể từ vài triệu đến vài chục triệu.
3.2. Chi phí Thuốc (Gánh nặng Chính hàng tháng)
Đây mới là khoản lớn nhất và lặp đi lặp lại. Con số 120-150 triệu/tháng chủ yếu là tiền thuốc.
Cho dễ hình dung, một lọ thuốc miễn dịch (ví dụ Atezolizumab) có thể giá khoảng 62 triệu đồng/lọ. Tùy phác đồ bác sĩ kê (dùng 1 hay 2 lọ mỗi chu kỳ, có kết hợp hóa trị không), chi phí mỗi tháng sẽ nằm trong khoảng trên.
Đây là chi phí gốc (giá niêm yết) khi chưa có hỗ trợ gì. Nhìn con số này, rất nhiều gia đình "xỉu ngang" và nghĩ đến việc bỏ cuộc.
NHƯNG KHOAN! Gia đình mình hãy đọc thật kỹ Phần 4.
PHẦN 4: "PHAO CỨU SINH" - BHYT VÀ CÁC CHƯƠNG TRÌNH HỖ TRỢ
Đây là phần thông tin quan trọng nhất, mang lại hy vọng thực tế nhất cho gia đình mình. Con số 150 triệu/tháng là giá niêm yết, còn thực tế có giải pháp.
4.1. Thực tế về Bảo hiểm Y tế (BHYT)
Nhiều gia đình hy vọng vào BHYT. BHYT của chúng ta chi trả rất tốt cho các phương pháp truyền thống như mổ, xạ trị, và các loại hóa chất cơ bản. Hầu hết các chi phí này BHYT đều chi trả một phần hoặc toàn bộ.
NHƯNG, với "các thuốc đích, miễn dịch giá đắt đỏ", thì thực tế là BHYT "chưa thanh toán nhiều". Rất nhiều thuốc trong số này còn mới, còn hạn bảo hộ độc quyền và "chưa được quỹ bảo hiểm y tế (BHYT) chi trả".
Vì vậy, gia đình mình cần xác định tinh thần: Khả năng cao là BHYT sẽ không chi trả cho khoản thuốc 120-150 triệu/tháng đó. Theo các chuyên gia đầu ngành, "chủ yếu người bệnh tự chi trả" cho các loại thuốc này.
4.2. "Ánh sáng" - Các Chương trình Hỗ trợ Thuốc Miễn phí từ Hãng
Nếu BHYT không trả, vậy hy vọng ở đâu?
Hy vọng thực tế nhất đến từ chính các công ty dược phẩm (hãng thuốc). Họ biết thuốc của họ đắt, và để bệnh nhân Việt Nam có cơ hội dùng, họ thường tạo ra các Chương trình Hỗ trợ Bệnh nhân (Patient Affordability Programme).
Đây là các chương trình "hỗ trợ thuốc miễn phí một phần", không liên quan gì đến BHYT. Các chương trình này được Bộ Y tế phê duyệt và triển khai ở các bệnh viện ung bướu lớn.
Hình thức hỗ trợ phổ biến là "đồng chi trả theo chu kỳ". Ví dụ: Gia đình mình mua một số chu kỳ đầu, sẽ được hãng tặng miễn phí các chu kỳ tiếp theo.
BẢNG 2: CÁC CHƯƠNG TRÌNH HỖ TRỢ THUỐC MIỄN DỊCH (THAM KHẢO 2024)
(Lưu ý: Chương trình có thể thay đổi, gia đình mình phải hỏi lại bác sĩ để cập nhật chính xác)
|
Tên thuốc (Hoạt chất) |
Chương trình (Tham khảo) |
Ý nghĩa (Giảm chi phí ước tính) |
|
Pembrolizumab (Keytruda) |
"Mua 2 chu kỳ, tặng 1 chu kỳ" (Chương trình 2+1) |
Giảm 33% tổng chi phí |
|
"Mua 1 chu kỳ, tặng 1 chu kỳ" (Chương trình 1+1) |
Giảm 50% tổng chi phí |
|
|
Durvalumab (Imfinzi) |
"Mua 1 lọ, tặng 2 lọ" (Chương trình 1+2) |
Giảm 66% tổng chi phí |
|
Atezolizumab (Tecentriq) |
(Không có dữ liệu chương trình) |
(Gia đình nên hỏi bác sĩ) |
Gia đình mình thấy không?
Với các chương trình này, bài toán tài chính đã khác hẳn:
- Chi phí gốc 150 triệu/tháng, với chương trình "Mua 2 tặng 1", trung bình chỉ còn ~100 triệu/tháng.
- Chi phí gốc 150 triệu/tháng, với chương trình "Mua 1 tặng 2" (cho thuốc Imfinzi), trung bình chỉ còn ~50 triệu/tháng.
Con số này vẫn là một gánh nặng khổng lồ, nhưng nó đã "dễ thở" hơn rất nhiều và mở ra cơ hội cho nhiều người hơn.
4.3. ĐIỀU KIỆN & CÁCH THỨC THAM GIA (CỰC KỲ QUAN TRỌNG!)
Làm sao để được vào các chương trình "phao cứu sinh" này? Mình không thể tự đăng ký được, mà phải thông qua bệnh viện.
Điều kiện 1: Phải có chỉ định y khoa
Bác sĩ phải khám, chẩn đoán đúng bệnh (ví dụ: Ung thư phổi không tế bào nhỏ) và có chỉ định dùng thuốc (ví dụ: PD-L1 dương tính).
Điều kiện 2: Phải điều trị tại các bệnh viện trong danh sách
Chương trình này không có ở mọi nơi, mà chỉ có ở một số bệnh viện tuyến trung ương được Bộ Y tế duyệt. Ví dụ như:
- Bệnh viện K
- Bệnh viện Chợ Rẫy
- Bệnh viện Bạch Mai
- Bệnh viện Phổi Trung ương
- Bệnh viện Trung ương Quân đội 108
- Bệnh viện Ung bướu Hà Nội
- Bệnh viện Ung bướu TP. Hồ Chí Minh
- Và một số bệnh viện lớn khác...
Hành động (Gia đình mình cần làm ngay):
Khi được bác sĩ chỉ định dùng liệu pháp miễn dịch, hãy HỎI BÁC SĨ điều trị của mình ngay lập tức: "Thưa bác sĩ, thuốc này có 'Chương trình Hỗ trợ Bệnh nhân' không ạ?". Bác sĩ sẽ là người tư vấn và kết nối gia đình mình với các quỹ hỗ trợ (như Quỹ Hỗ trợ Bệnh nhân Ung thư - Ngày mai tươi sáng) để làm thủ tục tham gia.
PHẦN 5: DÙNG THUỐC NÀY CÓ MỆT (TÁC DỤNG PHỤ) KHÔNG?
Một tin vui là, liệu pháp miễn dịch thường ít tác dụng phụ "truyền thống" hơn hóa trị (như ít gây rụng tóc, ít buồn nôn nặng, ít làm giảm bạch cầu). Nhưng, nó lại có một nhóm tác dụng phụ kiểu khác.
5.1. Tác dụng phụ "kiểu miễn dịch"
Nhớ không, thuốc này "kích hoạt" đội quân bảo vệ của mình. Đôi khi, đội quân này bị kích hoạt "hăng hái" quá, nó không chỉ đánh tế bào ung thư mà còn "đánh nhầm" cả các cơ quan, mô lành của cơ thể.
Vì cơ chế là "đánh nhầm", nên biểu hiện thường là VIÊM:
- Viêm da: Nổi mẩn, ngứa (cái này rất hay gặp).
- Viêm đại tràng: Gây tiêu chảy nặng.
- Viêm phổi: Gây ho, khó thở (cần cẩn thận).
- Viêm gan: Làm tăng men gan (phát hiện khi xét nghiệm máu).
- Viêm tuyến nội tiết: Viêm tuyến giáp...
Hầu hết các tác dụng phụ này thường xảy ra trong 12 tuần đầu dùng thuốc.
5.2. Cách xử lý thế nào?
Nguyên tắc Vàng: Gia đình mình PHẢI BÁO NGAY cho bác sĩ điều trị mọi triệu chứng mới xuất hiện, dù là nhẹ nhất (như ngứa da, ho, hoặc đi ngoài nhiều hơn bình thường). Tuyệt đối không được tự ý giấu bệnh hoặc tự ý ra ngoài mua thuốc uống.
Tin vui là, đa số các tác dụng phụ này "có thể hồi phục sau khi ngừng thuốc" và được bác sĩ xử lý kịp thời.
Một điều "ngược đời" khi điều trị:
Khi đội quân miễn dịch "hăng" quá gây viêm, bác sĩ sẽ phải làm gì?
- Chúng ta dùng thuốc miễn dịch để bật "On" hệ miễn dịch.
- Khi nó "On" quá mức, bác sĩ sẽ dùng thuốc Corticoid (như Prednisone) để làm dịu (vặn "Dim") hệ miễn dịch xuống.
- Khi tình trạng viêm ổn định, bác sĩ sẽ giảm liều Corticoid từ từ và cân nhắc cho mình dùng lại thuốc miễn dịch.
Ngoài ra, việc giữ tinh thần vui vẻ, ăn uống đủ chất, ngủ đủ giấc và đặc biệt là "giảm căng thẳng" (stress) cũng là một liều thuốc hỗ trợ cực kỳ quan trọng để hệ miễn dịch hoạt động cân bằng.
PHẦN 6: CÁC CÂU HỎI GIA ĐÌNH MÌNH HAY HỎI
Câu 1: Điều trị miễn dịch có chữa khỏi ung thư phổi không?
Khái niệm "chữa khỏi" với ung thư rất phức tạp. Nhưng liệu pháp miễn dịch đã làm được điều phi thường: cải thiện thời gian sống vượt bậc. Ngày xưa, bệnh nhân giai đoạn 4 (di căn) có thời gian sống thêm trung bình chỉ 6-12 tháng. Ngày nay, với liệu pháp miễn dịch và trúng đích, bệnh nhân "có thể sống thêm 2-3 năm, thậm chí 5 năm" hoặc lâu hơn nếu hợp thuốc. Đó là một bước tiến vĩ đại.
Câu 2: Tôi có đột biến gen EGFR, có dùng miễn dịch được không?
Nếu mình có các đột biến gen "nhạy" như EGFR hoặc ALK, lựa chọn ưu tiên hàng đầu và hiệu quả nhất thường là liệu pháp nhắm trúng đích (dạng thuốc uống). Liệu pháp miễn dịch thường không được ưu tiên ở nhóm này, trừ khi bác sĩ chỉ định trong các trường hợp đặc biệt (ví dụ, sau khi kháng thuốc đích).
Câu 3: Tôi xét nghiệm PD-L1 âm tính (hoặc tỷ lệ thấp), có dùng miễn dịch được không?
Khi PD-L1 thấp, dùng thuốc miễn dịch một mình thường kém hiệu quả hơn. Tuy nhiên, mình vẫn có cơ hội. Bác sĩ có thể sẽ cân nhắc phác đồ kết hợp (ví dụ: Miễn dịch + Hóa trị) để tăng hiệu quả. Hóa trị sẽ giúp "phá vỡ" khối u, tạo điều kiện cho thuốc miễn dịch hoạt động tốt hơn.
Câu 4: Chi phí 120-150 triệu/tháng là không thể, tôi phải làm sao?
ĐỪNG VỘI TỪ BỎ. Con số đó là chi phí gốc. Hãy hành động ngay: Hỏi bác sĩ điều trị của mình về "Chương trình Hỗ trợ Bệnh nhân" của hãng dược. Khả năng rất cao là mình sẽ đủ điều kiện tham gia chương trình "Mua 1 tặng 2" hoặc "Mua 2 tặng 1". Điều này sẽ giúp giảm chi phí trung bình xuống còn 1/3 hoặc 1/2, đưa cơ hội điều trị về gần hơn.
PHẦN KẾT: HÀNH TRÌNH PHÍA TRƯỚC VÀ NIỀM HY VỌNG
Gửi gia đình,
Liệu pháp miễn dịch đã thực sự mở ra một kỷ nguyên mới, biến ung thư phổi từ chỗ là "án tử" trở thành một căn bệnh mạn tính có thể kiểm soát và chung sống lâu dài.
Hành trình này, như chúng ta vừa "ngồi" với nhau phân tích, là một quy trình phức tạp về y khoa và tốn kém về tài chính. Nhưng đây không phải là một hành trình không có giải pháp.
Thông tin quan trọng nhất mà mọi bệnh nhân và gia đình cần ghi nhớ từ bài viết này là:
- Quy trình: Việc sinh thiết và đặc biệt là xét nghiệm PD-L1 là bắt buộc và tối quan trọng để quyết định.
- Chi phí: Chi phí gốc là rất cao, và BHYT hiện tại "chưa thanh toán nhiều" cho nhóm thuốc này.
- Giải pháp (QUAN TRỌNG NHẤT): "Phao cứu sinh" thực tế nhất là các Chương trình Hỗ trợ Bệnh nhân từ hãng dược (như "Mua 1 tặng 2", "Mua 2 tặng 1") đang được triển khai tại các bệnh viện ung bướu tuyến trung ương.
Chìa khóa để mở cánh cửa hy vọng này nằm ở sự trao đổi cởi mở, chủ động với bác sĩ điều trị. Hãy hỏi, tìm hiểu và cùng bác sĩ lập ra kế hoạch điều trị tốt nhất, không chỉ về mặt y khoa mà còn về cả khả năng tài chính. Gia đình mình không đơn độc trên hành trình này.
Tác giả Dược Sĩ Mai Thị Hai