U Đại Tràng (Polyp): Khi Nào Cần Cắt Bỏ? Hướng Dẫn A-Z Dễ Hiểu
Phần 1: Giới Thiệu Về U Đại Tràng
Chào bạn,
Tôi hiểu rằng khi nghe đến hai từ "khối u", đặc biệt là "u đại tràng", lòng bạn không khỏi dấy lên những lo lắng, bất an. Đó là cảm xúc rất đỗi bình thường. Nhưng bạn đừng vội sợ hãi. Hãy xem bài viết này như một cuộc trò chuyện thân tình, nơi tôi sẽ cùng bạn gỡ rối từng nút thắt lo âu, biến những thuật ngữ y khoa phức tạp thành những lời giải thích giản dị, dễ hiểu nhất. Mục tiêu của chúng ta là cùng nhau trang bị kiến thức để bạn có thể tự tin và chủ động chăm sóc sức khỏe của chính mình.
Vậy, u đại tràng thực chất là gì? Trong y khoa, chúng tôi thường gọi là polyp đại tràng. Hãy hình dung lớp lót bên trong ruột già của bạn giống như một bức tường nhẵn mịn. Polyp chính là những khối u nhỏ, giống như những "hạt mầm" hay "nốt ruồi" mọc lồi vào bên trong lòng ruột.
Điều đầu tiên và quan trọng nhất tôi muốn bạn biết: polyp đại tràng rất phổ biến, đặc biệt ở độ tuổi từ 45-50 trở đi, và đại đa số chúng ban đầu đều là lành tính, tức là không phải ung thư. Tuy nhiên, lý do chúng ta phải đặc biệt quan tâm đến những "vị khách không mời" này nằm ở một sự thật không thể bỏ qua: Hơn 95% các trường hợp ung thư đại trực tràng đều bắt nguồn từ một polyp.
Đây chính là điểm mấu chốt. Việc phát hiện ra một polyp không phải là một tin xấu, mà ngược lại, đó là một cơ hội vàng để hành động. Quá trình một polyp lành tính âm thầm biến đổi thành ung thư thường mất rất nhiều năm, có thể từ 10 đến 15 năm. Khoảng thời gian dài này chính là "cửa sổ thời gian" quý giá để chúng ta can thiệp. Việc tầm soát, phát hiện và loại bỏ sớm các polyp có nguy cơ không chỉ là điều trị bệnh, mà chính là hành động ngăn chặn ung thư ngay từ khi nó còn là mầm mống. Đây là một trong những cách phòng ngừa ung thư hiệu quả nhất mà y học hiện đại có thể làm được.
Trong bài viết này, chúng ta sẽ cùng nhau "giải mã" mọi thứ về u đại tràng: từ việc nhận diện các loại polyp, hiểu được khi nào bác sĩ quyết định cần loại bỏ chúng, khám phá quy trình cắt polyp nhẹ nhàng ra sao, cho đến việc xây dựng một kế hoạch theo dõi và lối sống lành mạnh để bảo vệ "ngôi nhà" đại tràng của bạn. Hãy cùng tôi bắt đầu hành trình này nhé.
Xem thêm : Triệu chứng Ung thư Đại tràng giai đoạn sớm
Phần 2: "Điểm Mặt" Các Loại U Đại Tràng: Ai Lành Tính, Ai Cần "Để Mắt"?
Để hiểu tại sao có những polyp cần loại bỏ ngay, trong khi những polyp khác có thể chỉ cần theo dõi, chúng ta hãy cùng làm quen với các "thành viên" trong gia đình polyp. Dưới kính hiển vi, các chuyên gia chia chúng thành hai nhóm chính: nhóm gần như vô hại và nhóm cần lưu tâm đặc biệt.
Nhóm 1: Những "Hạt Mầm" Lành Tính (Nguy Cơ Rất Thấp)
Đây là những loại polyp gần như không có khả năng phát triển thành ung thư.
- Polyp tăng sản: Đây là loại phổ biến nhất, thường rất nhỏ (dưới 5mm) và hay xuất hiện ở đoạn cuối của ruột già. Tin vui là loại polyp này gần như không bao giờ trở thành ác tính. Khi phát hiện polyp tăng sản nhỏ, bác sĩ thường xem như kết quả nội soi bình thường và bạn sẽ được khuyên tái khám theo lịch tầm soát thông thường (thường là sau 10 năm).
- Polyp viêm: Đây không phải là khối u thực sự mà là phản ứng của niêm mạc ruột khi bị viêm mạn tính, thường gặp ở người mắc bệnh viêm ruột (IBD) như bệnh Crohn hoặc viêm loét đại tràng. Bản thân những polyp viêm này không đáng lo ngại về mặt ung thư, nhưng chính bệnh viêm ruột kéo dài lại là một yếu tố nguy cơ, vì vậy những bệnh nhân này cần được theo dõi sức khỏe đại tràng một cách sát sao.
Nhóm 2: Những "Hạt Mầm" Cần Lưu Tâm (Có Khả Năng Thành Ung Thư)
Đây chính là nhóm polyp mà chúng ta cần quan tâm đặc biệt. Chúng được gọi là polyp tân sinh, tức là có sự phát triển tế bào mới, bất thường. Những polyp này được xem là các tổn thương tiền ung thư.
Một điểm quan trọng cần làm rõ: khi bác sĩ giải phẫu bệnh kết luận một polyp tuyến là "lành tính", điều đó có nghĩa là tại thời điểm cắt bỏ, nó chưa phải là ung thư. Nhưng bản chất của nó đã có "nguy cơ tiềm ẩn", giống như một hạt giống có thể nảy mầm thành cây xấu nếu không được nhổ đi. Đó là lý do chúng ta gọi chúng là tổn thương tiền ung thư và khuyến nghị chung là cần được loại bỏ hoàn toàn.
Nhóm này bao gồm hai loại chính:
U tuyến (Adenomas)
Đây là "nhân vật chính" trong câu chuyện phòng ngừa ung thư đại tràng. Khoảng 2/3 số polyp đại tràng là u tuyến, và đây cũng là nguồn gốc của hầu hết các ca ung thư. U tuyến được chia thành ba loại nhỏ, với mức độ nguy cơ khác nhau:
- U tuyến ống: Phổ biến nhất, thường có cuống và có nguy cơ trở thành ung thư thấp nhất trong nhóm.
- U tuyến nhung mao: Ít gặp hơn, thường không có cuống. Đây là loại có nguy cơ ác tính cao nhất, đặc biệt khi chúng có kích thước lớn.
- U tuyến ống-nhung mao: Là dạng lai giữa hai loại trên, có mức độ nguy cơ ở khoảng giữa.
Polyp răng cưa
Đây là một nhóm tổn thương tiền ung thư quan trọng khác. Chúng có một con đường phát triển thành ung thư khác với u tuyến và đôi khi khó phát hiện hơn.
- Tổn thương răng cưa không cuống (SSLs): Chúng thường phẳng, dẹt, màu sắc gần giống niêm mạc xung quanh nên rất dễ bị bỏ sót nếu bác sĩ nội soi không có kinh nghiệm. SSLs có nguy cơ trở thành ung thư, đặc biệt khi chúng lớn hoặc có tế bào phát triển bất thường (loạn sản).
- U tuyến răng cưa truyền thống (TSAs): Loại này hiếm gặp hơn, được xác định rõ ràng là tổn thương tiền ung thư và luôn luôn được chỉ định cắt bỏ khi phát hiện.
Việc có nhiều loại polyp tiền ung thư khác nhau càng cho thấy tầm quan trọng của việc nội soi đại tràng bởi các chuyên gia giàu kinh nghiệm. Việc nhận diện chính xác các tổn thương, dù là nhỏ nhất hay phẳng nhất, và sau đó gửi đi phân tích là bước không thể thiếu để có chẩn đoán chính xác.
Bảng 1: Phân Loại U Đại Tràng và Mức Độ Rủi Ro
|
Tên Loại Polyp |
Đặc Điểm Nhận Dạng |
Nguy Cơ Trở Thành Ung Thư |
Khuyến Nghị Chung |
|
Polyp Tăng Sản |
Thường nhỏ (<5mm), ở cuối đại tràng |
Rất thấp, gần như bằng không |
Theo dõi định kỳ như người bình thường |
|
Polyp Viêm |
Xuất hiện ở người bị bệnh viêm ruột (IBD) |
Không (nhưng bệnh nền làm tăng nguy cơ) |
Điều trị bệnh nền, theo dõi sát |
|
U Tuyến Ống |
Phổ biến nhất, thường có cuống |
Thấp (so với các u tuyến khác) |
Luôn cắt bỏ để phòng ngừa và sinh thiết |
|
U Tuyến Nhung Mao |
Ít gặp, thường không cuống, bề mặt như nhung |
Cao nhất trong các loại u tuyến |
Luôn cắt bỏ để phòng ngừa và sinh thiết |
|
U Tuyến Ống-Nhung Mao |
Dạng lai |
Trung bình - Cao |
Luôn cắt bỏ để phòng ngừa và sinh thiết |
|
Tổn thương Răng cưa không cuống |
Thường phẳng, dẹt, khó thấy |
Có nguy cơ, đặc biệt khi lớn |
Luôn cắt bỏ để phòng ngừa và sinh thiết |
|
U tuyến răng cưa truyền thống |
Hiếm gặp |
Có nguy cơ cao |
Luôn cắt bỏ để phòng ngừa và sinh thiết |
Phần 3: Ba "Tiêu Chí Vàng" Giúp Bác Sĩ Quyết Định Khi Nào Cần Loại Bỏ U Đại Tràng
Vậy, bác sĩ dựa vào đâu để quyết định một polyp cần được "tiễn đi"? Quyết định này dựa trên sự đánh giá khoa học của ba yếu tố "vàng": Kích thước, Số lượng, và Loại polyp (bản chất). Ba yếu tố này kết hợp lại sẽ cho chúng ta biết mức độ rủi ro của bạn đang ở đâu.
1. Kích thước - Càng to, càng đáng lo
Đây là chỉ số rủi ro rõ ràng nhất. Quy luật chung là: polyp càng lớn thì khả năng chứa tế bào ác tính hoặc tiềm năng chuyển thành ung thư càng cao.
Các con số nói lên điều đó, đặc biệt với nhóm u tuyến:
- Polyp dưới 1 cm: Nguy cơ ung thư rất thấp, chỉ khoảng 0 – 2%.
- Polyp từ 1 cm đến 2 cm: Nguy cơ tăng lên đáng kể, khoảng 10 – 20%.
- Polyp từ 2 cm trở lên: Nguy cơ ác tính rất cao, từ 30 – 50%.
Vì vậy, các polyp có kích thước từ 5 mm trở lên thường được khuyên cắt bỏ ngay trong lúc nội soi. Việc này vừa giúp loại bỏ nguy cơ, vừa có mẫu mô để gửi đi xét nghiệm, xác định chính xác bản chất của nó.
Với các polyp rất nhỏ (dưới 5 mm), chúng thường phát triển rất chậm. Bác sĩ có thể cân nhắc theo dõi. Tuy nhiên, nếu một polyp nhỏ lại có hình dạng bất thường, nó vẫn sẽ được cắt bỏ để kiểm tra kỹ hơn.
2. Số lượng - Càng đông, càng phải cảnh giác
Số lượng polyp cũng là một tín hiệu quan trọng.
- Có từ 3 đến 10 u tuyến: Điều này cho thấy niêm mạc đại tràng của bạn có "khuynh hướng" dễ hình thành polyp hơn. Bạn sẽ được xếp vào nhóm nguy cơ cao hơn và cần nội soi theo dõi sát sao hơn (ví dụ: 3 năm một lần).
- Có trên 10 u tuyến: Bác sĩ sẽ nghi ngờ đến khả năng bạn mắc một hội chứng di truyền. Bạn sẽ cần tái khám sớm hơn (trong vòng 1 năm hoặc ngắn hơn) và có thể được tư vấn làm xét nghiệm gen.
- Hàng trăm đến hàng nghìn polyp: Đây là đặc điểm của hội chứng Đa polyp tuyến gia đình (FAP). Nguy cơ ung thư là gần như 100% nếu không can thiệp. Do đó, phương pháp điều trị thường là phẫu thuật cắt bỏ một phần hoặc toàn bộ đại tràng.
3. "Lý lịch" (Bản chất) - Yếu tố quyết định nhất
Đây là yếu tố quan trọng nhất, là "lời phán quyết cuối cùng" về bản chất của polyp. Như đã nói ở trên, tất cả các polyp thuộc nhóm Tân sinh (U tuyến và Polyp răng cưa) đều được xem là có tiềm năng ác tính và được khuyên loại bỏ.
Việc cắt bỏ polyp không chỉ để phòng ngừa mà còn là một bước chẩn đoán. Chỉ khi có mẫu mô, các nhà giải phẫu bệnh mới có thể soi dưới kính hiển vi để xác định chính xác:
- Đây là loại polyp gì?
- Có tế bào bất thường (loạn sản) hay không? Mức độ loạn sản cao hay thấp?
- Đã có tế bào ung thư hay chưa?
Kết quả này sẽ quyết định toàn bộ kế hoạch theo dõi sau này của bạn.
Điều quan trọng là các yếu tố này không đứng riêng lẻ. Một polyp nhỏ là u tuyến ống có nguy cơ thấp. Nhưng một polyp lớn lại là u tuyến nhung mao thì nguy cơ sẽ cao hơn rất nhiều. Chính sự kết hợp của các yếu tố này là cơ sở để bác sĩ đưa ra khuyến nghị phù hợp nhất cho từng người. Việc cắt bỏ polyp tiền ung thư, dù nhỏ, chính là hành động chặn đứng một con đường tiềm tàng dẫn đến ung thư, mang lại sự an tâm và bảo vệ sức khỏe lâu dài cho bạn.
Phần 4: Cắt U Đại Tràng Qua Nội Soi: Một "Giấc Ngủ Ngắn" Nhẹ Nhàng Để Bảo Vệ Sức Khỏe
Nhiều người cảm thấy lo lắng khi nghĩ đến việc phải làm một thủ thuật bên trong cơ thể. Tuy nhiên, quy trình cắt polyp đại tràng qua nội soi ngày nay đã trở thành một thủ thuật cực kỳ an toàn, ít xâm lấn, hiệu quả và diễn ra rất nhẹ nhàng. Điều tuyệt vời là nó thường được thực hiện ngay trong lần nội soi chẩn đoán, giúp bạn giải quyết vấn đề "một công đôi việc".
Để bạn có thể hoàn toàn yên tâm, chúng ta hãy cùng tìm hiểu chi tiết về hành trình này.
Giai đoạn 1: Chuẩn bị tại nhà - Chìa khóa cho một cuộc nội soi thành công
Sự thành công của nội soi phụ thuộc rất nhiều vào bước chuẩn bị này. Một đại tràng sạch sẽ cho phép bác sĩ quan sát rõ ràng, đảm bảo không bỏ sót bất kỳ tổn thương nào.
- Làm sạch ruột: Đây là bước quan trọng nhất. Bạn sẽ được hướng dẫn sử dụng thuốc nhuận tràng vào ngày trước khi nội soi. Hãy tuân thủ chính xác hướng dẫn. Dấu hiệu ruột đã sạch là khi bạn đi ngoài ra nước trong, không màu hoặc màu vàng nhạt.
- Chế độ ăn uống: Vài ngày trước đó, bạn nên ăn ít chất xơ. Vào ngày trước nội soi, bạn chỉ ăn thức ăn lỏng, không màu (cháo loãng, súp trong, nước đường, nước trái cây không xác và không có màu đỏ, tím).
- Thông báo tình trạng y tế: Hãy báo cho bác sĩ về tất cả các loại thuốc bạn đang dùng, đặc biệt là thuốc chống đông máu, thuốc tiểu đường, huyết áp, và các bệnh lý bạn đang có.
Giai đoạn 2: Tại bệnh viện - Mọi thứ diễn ra nhẹ nhàng hơn bạn nghĩ
- Nội soi không đau: Hầu hết các bệnh viện hiện nay đều áp dụng phương pháp "nội soi gây mê" hay "nội soi an thần". Bạn sẽ được tiêm một liều thuốc an thần nhẹ và nhanh chóng chìm vào một giấc ngủ ngắn. Bạn sẽ hoàn toàn không cảm thấy đau đớn hay khó chịu gì trong suốt quá trình. Thời gian gây mê thường chỉ kéo dài 15-20 phút.
- Thực hiện nội soi: Bạn sẽ nằm nghiêng sang trái. Bác sĩ sẽ nhẹ nhàng đưa một ống soi mềm, nhỏ, có gắn camera qua hậu môn vào đại tràng.
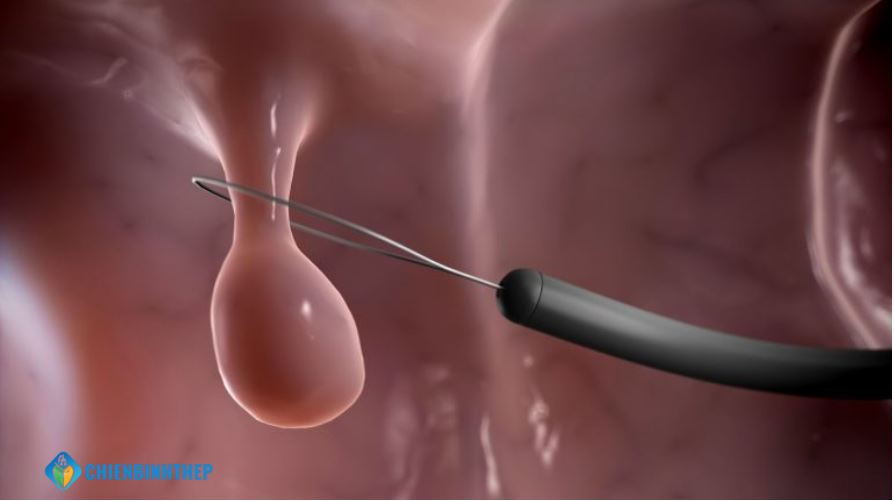
- Quan sát và cắt polyp: Hình ảnh từ camera sẽ được chiếu lên màn hình lớn. Bác sĩ sẽ bơm khí CO2 vào để làm phồng ruột, giúp quan sát rõ hơn. Khi phát hiện polyp, bác sĩ sẽ luồn các dụng cụ chuyên biệt qua ống soi để cắt bỏ. Dụng cụ phổ biến nhất là một vòng thòng lọng kim loại (snare) dùng dòng điện để vừa cắt, vừa cầm máu tại chân polyp. Với những polyp rất lớn hoặc phẳng, bác sĩ có thể tiêm một dung dịch bên dưới để nâng polyp lên, giúp việc cắt bỏ an toàn hơn.
- Thu thập mẫu: Tất cả các polyp sau khi cắt sẽ được thu lại và gửi đến phòng xét nghiệm để phân tích.
Giai đoạn 3: Sau thủ thuật - Hồi phục nhanh chóng
- Theo dõi và ra về: Sau khi kết thúc, bạn sẽ được nghỉ ngơi tại phòng hồi tỉnh khoảng 1-2 giờ cho đến khi tỉnh táo hoàn toàn. Hầu hết mọi người đều có thể ra về trong ngày mà không cần nằm viện. Vì vẫn còn ảnh hưởng của thuốc an thần, bạn tuyệt đối không nên tự lái xe và cần có người thân đưa về.
- Các triệu chứng có thể gặp: Bạn có thể cảm thấy hơi chướng bụng, nhưng cảm giác này sẽ hết khi bạn trung tiện (xì hơi) được.
Toàn bộ quy trình thường chỉ mất khoảng 20 phút đến 1 giờ. Việc hiểu rõ từng bước sẽ giúp bạn bớt lo lắng và hợp tác tốt hơn với đội ngũ y tế.
Bảng 2: Hướng Dẫn Chăm Sóc Trước và Sau Khi Cắt U Đại Tràng
|
Giai Đoạn |
Việc Cần Làm |
Lưu Ý Quan Trọng |
|
2-3 Ngày Trước Nội Soi |
- Bắt đầu chế độ ăn ít chất xơ (tránh rau xanh, trái cây có hạt, ngũ cốc nguyên hạt). |
- Giúp việc làm sạch ruột sau đó dễ dàng và hiệu quả hơn. |
|
1 Ngày Trước Nội Soi |
- Chuyển sang chế độ ăn lỏng, không màu (cháo, súp trong, nước đường). - Uống thuốc làm sạch ruột theo đúng chỉ dẫn của bác sĩ. |
- Không ăn/uống bất cứ thứ gì có màu đỏ, tím, đen. - Uống đủ lượng thuốc và nước theo hướng dẫn để đảm bảo ruột sạch hoàn toàn. |
|
Ngày Nội Soi |
- Nhịn ăn hoàn toàn (có thể uống một ít nước lọc nếu được cho phép). - Đến bệnh viện đúng giờ hẹn, có người thân đi cùng. |
- Không tự lái xe trong ngày làm thủ thuật. |
|
Ngay Sau Nội Soi (tại viện) |
- Nghỉ ngơi tại phòng hồi tỉnh 1-2 giờ. - Có thể ăn nhẹ (cháo, súp) khi đã tỉnh táo hoàn toàn. |
- Báo ngay cho y tá nếu có cảm giác đau bụng dữ dội hoặc bất thường. |
|
24-48 Giờ Đầu (tại nhà) |
- Nghỉ ngơi hoàn toàn, tránh làm việc nặng. - Uống nhiều nước, ăn thức ăn mềm, dễ tiêu (cháo, cơm nhão, súp). |
- Có thể thấy một ít máu dính vào giấy vệ sinh lần đầu đi ngoài, nhưng nếu ra máu nhiều hoặc máu cục thì cần liên hệ bác sĩ ngay. |
|
1-2 Tuần Sau |
- Dần dần quay lại chế độ ăn bình thường. - Tránh các hoạt động thể chất gắng sức, mang vác nặng. - Tránh đồ ăn cay nóng, nhiều dầu mỡ, rượu bia. |
- Lắng nghe cơ thể và tăng dần mức độ hoạt động. - Chờ kết quả giải phẫu bệnh và tuân thủ lịch tái khám của bác sĩ. |
Phần 5: Sau Khi Cắt U Đại Tràng: Tại Sao Cần "Hẹn Gặp Lại" Bác Sĩ?
Cắt bỏ thành công một polyp tiền ung thư là một chiến thắng lớn. Tuy nhiên, đây không phải là điểm kết thúc mà là sự khởi đầu của một giai đoạn mới: giai đoạn giám sát và theo dõi chủ động.
Tại sao phải theo dõi?
Nhiều người thắc mắc: "Polyp đã được cắt bỏ, tại sao tôi vẫn phải đi nội soi lại?" Câu trả lời rất đơn giản. Việc hình thành polyp cho thấy niêm mạc đại tràng của bạn có thể có xu hướng phát triển các tổn thương mới trong tương lai. Việc cắt bỏ giống như nhổ cỏ dại trong một mảnh vườn. Nhưng mảnh vườn đó vẫn có thể mọc lên những cây cỏ mới. Nội soi giám sát định kỳ chính là việc bạn đi "thăm vườn", giúp phát hiện và nhổ bỏ sớm những "mầm mống" mới này, trước khi chúng có đủ thời gian để lớn lên và trở nên nguy hiểm.
Lịch tái khám được "may đo" cho riêng bạn
Lịch trình theo dõi không giống nhau cho tất cả mọi người. Nó được cá nhân hóa một cách nghiêm ngặt, dựa trên kết quả phân tích các polyp đã được cắt bỏ của bạn (loại mô học, kích thước, số lượng, mức độ loạn sản).
Dưới đây là các mốc thời gian theo dõi phổ biến để bạn tham khảo:
Nhóm nguy cơ thấp (Tái khám sau 5-10 năm)
Bạn thuộc nhóm này nếu kết quả cho thấy:
- Chỉ có 1 hoặc 2 u tuyến ống nhỏ (dưới 10 mm) và chỉ có loạn sản độ thấp.
- Chỉ có polyp tăng sản (được xem như bình thường và có thể tái khám sau 10 năm).
Nhóm nguy cơ cao (Tái khám sau 3 năm)
Bạn sẽ được khuyên tái khám sớm hơn nếu có bất kỳ yếu tố nào sau đây:
- Có từ 3 đến 10 u tuyến.
- Có bất kỳ u tuyến nào có kích thước từ 10 mm trở lên.
- Có bất kỳ u tuyến nào có thành phần nhung mao hoặc có loạn sản độ cao.
- Có polyp răng cưa kích thước từ 10 mm trở lên, hoặc có loạn sản.
Nhóm nguy cơ rất cao (Tái khám sớm hơn, sau 6 tháng - 1 năm)
Một số trường hợp đặc biệt cần được kiểm tra lại sớm hơn:
- Cắt polyp lớn theo từng mảnh: Khi một polyp quá lớn (>20 mm), bác sĩ sẽ cắt nó thành nhiều mảnh. Việc tái khám sớm sau 3-6 tháng là cần thiết để đảm bảo không còn sót lại mô polyp.
- Có trên 10 u tuyến: Cần được đánh giá lại sớm, có thể trong vòng 1 năm, và tư vấn về di truyền.
- Nội soi lần đầu không sạch: Nếu ruột không sạch khiến bác sĩ không thể quan sát toàn bộ, bạn có thể được yêu cầu nội soi lại sớm hơn.
Việc tuân thủ lịch trình theo dõi này là một phần thiết yếu trong kế hoạch chăm sóc sức khỏe của bạn. Bằng cách hợp tác chặt chẽ với bác sĩ, bạn đang chủ động nắm giữ vai trò quan trọng nhất trong việc bảo vệ sức khỏe đại tràng của mình về lâu dài.
Bảng 3: Lịch Trình Tái Khám Nội Soi Đề Xuất (Tham Khảo)
|
Kết Quả Nội Soi Lần Đầu (Phân Nhóm Nguy Cơ) |
Ví Dụ Cụ Thể |
Thời Gian Tái Khám Đề Xuất |
|
Nội soi bình thường / Chỉ có Polyp tăng sản nhỏ |
Không tìm thấy polyp, hoặc chỉ có polyp tăng sản <10mm. |
10 năm |
|
Nguy cơ thấp |
1-2 u tuyến ống, kích thước <10mm, loạn sản độ thấp. |
5 - 10 năm |
|
Nguy cơ cao |
- 3-10 u tuyến. - Bất kỳ u tuyến nào ≥10mm. - Bất kỳ u tuyến nào có thành phần nhung mao hoặc loạn sản độ cao. - Polyp răng cưa ≥10mm hoặc có loạn sản. |
3 năm |
|
Nguy cơ rất cao |
- Có trên 10 u tuyến. - Nghi ngờ hội chứng di truyền (ví dụ: FAP, Hội chứng Lynch). |
Dưới 3 năm (thường là 1 năm hoặc sớm hơn), kèm tư vấn di truyền. |
|
Trường hợp đặc biệt |
- Cắt polyp lớn (>20mm) theo từng mảnh. - Nội soi lần đầu không sạch hoàn toàn. |
3 - 6 tháng để kiểm tra lại vị trí cắt hoặc nội soi lại toàn bộ. |
Phần 6: Xây Dựng "Hàng Rào" Vững Chắc: Thay Đổi Lối Sống Để Phòng Ngừa U Đại Tràng Tái Phát
Tuân thủ lịch nội soi là rất quan trọng, nhưng đó mới là một nửa câu chuyện. Nửa còn lại, phần mà bạn có thể chủ động kiểm soát mỗi ngày, chính là xây dựng một lối sống lành mạnh để giảm nguy cơ hình thành polyp mới. Hơn một nửa các trường hợp ung thư đại trực tràng có liên quan đến lối sống và chế độ ăn uống mà chúng ta hoàn toàn có thể thay đổi được.
Các yếu tố nguy cơ không thể thay đổi
Trước hết, hãy nhận biết những yếu tố chúng ta không thể thay đổi, để hiểu tại sao một số người cần tầm soát sớm hơn:
- Tuổi tác: Nguy cơ tăng lên đáng kể sau tuổi 45-50.
- Tiền sử gia đình: Nếu có người thân trực hệ (bố, mẹ, anh chị em ruột) bị polyp nguy cơ cao hoặc ung thư đại tràng, nguy cơ của bạn sẽ cao hơn.
- Tiền sử cá nhân: Nếu bạn đã từng bị polyp tuyến hoặc ung thư, bạn có nguy cơ cao hơn sẽ phát triển polyp mới.
- Hội chứng di truyền: Một số hội chứng hiếm gặp như Đa polyp tuyến gia đình (FAP) hay Hội chứng Lynch làm tăng nguy cơ ung thư rất cao.
Các yếu tố nguy cơ có thể thay đổi - Chìa khóa trong tay bạn
Đây là phần mà bạn có thể tạo ra sự khác biệt lớn nhất.
- Chế độ ăn uống:
- Tăng cường chất xơ: Chất xơ có trong rau xanh, trái cây, các loại đậu và ngũ cốc nguyên hạt (gạo lứt, yến mạch) đóng vai trò như "chiếc chổi" quét dọn đường ruột, giúp loại bỏ các chất có hại.
- Hạn chế thịt đỏ và thịt chế biến sẵn: Nhiều nghiên cứu đã chứng minh mối liên hệ giữa việc ăn nhiều thịt đỏ (bò, heo) và thịt chế biến sẵn (xúc xích, thịt xông khói) với nguy cơ ung thư đại tràng.
- Duy trì cân nặng hợp lý: Thừa cân, béo phì là một yếu tố nguy cơ rõ rệt. Mỡ thừa có thể tạo ra một môi trường viêm, thúc đẩy sự phát triển của tế bào bất thường.
- Tăng cường vận động: Lối sống tĩnh tại làm tăng nguy cơ. Tập thể dục đều đặn giúp cải thiện nhu động ruột, kiểm soát cân nặng và giảm viêm. Hãy cố gắng vận động ít nhất 150 phút mỗi tuần.
- Không hút thuốc lá: Hút thuốc lá là một yếu tố nguy cơ đã được chứng minh cho cả việc hình thành polyp và ung thư đại tràng.
- Hạn chế rượu bia: Uống nhiều rượu bia có liên quan đến việc tăng nguy cơ mắc bệnh.
Bằng cách tập trung vào những yếu tố này, bạn không còn là người thụ động chờ đợi lần nội soi tiếp theo. Thay vào đó, bạn trở thành một người tham gia tích cực, một người kiến tạo sức khỏe của chính mình.
Phần 7: Giải Đáp Những Băn Khoăn Thường Gặp và Lời Nhắn Gửi Từ Trái Tim
Dưới đây là câu trả lời cho một số thắc mắc phổ biến nhất, hy vọng sẽ giải đáp được những băn khoăn của bạn.
Câu Hỏi Thường Gặp (FAQ)
- Cắt polyp có đau không?
Trả lời: Không. Nhờ có phương pháp nội soi an thần (gây mê nhẹ), bạn sẽ ngủ trong suốt quá trình và hoàn toàn không cảm thấy đau hay khó chịu. Sau khi tỉnh dậy, bạn có thể cảm thấy hơi đầy bụng, nhưng cảm giác này sẽ nhanh chóng biến mất. - Cắt polyp có phải nằm viện không?
Trả lời: Hầu hết các trường hợp đều không cần nằm viện qua đêm. Bạn sẽ được theo dõi tại phòng hồi tỉnh 1-2 giờ, sau đó có thể ra về trong cùng ngày nếu sức khỏe ổn định. - U đại tràng (polyp) có mọc lại không?
Trả lời: Có. Việc cắt bỏ chỉ giải quyết được các polyp hiện tại. Cơ địa của bạn vẫn có thể hình thành các polyp mới ở những vị trí khác. Đây chính là lý do tại sao việc tuân thủ nghiêm ngặt lịch tái khám nội soi định kỳ là vô cùng quan trọng. - Chi phí cắt polyp đại tràng có cao không?
Trả lời: Chi phí có thể thay đổi tùy thuộc vào cơ sở y tế, số lượng và kích thước polyp. Tuy nhiên, hãy xem đây là một khoản đầu tư xứng đáng cho sức khỏe. Chi phí cho một lần nội soi cắt polyp phòng ngừa chắc chắn sẽ thấp hơn rất nhiều so với chi phí điều trị ung thư ở giai đoạn muộn. - Khi nào tôi nên bắt đầu tầm soát u đại tràng?
Trả lời: Theo khuyến nghị mới nhất, những người có nguy cơ trung bình nên bắt đầu tầm soát định kỳ từ tuổi 45. Nếu bạn có nguy cơ cao (ví dụ: gia đình có người bị ung thư đại tràng), bạn cần bắt đầu sớm hơn, có thể từ tuổi 40 hoặc sớm hơn 10 năm so với tuổi của người thân lúc được chẩn đoán. Hãy thảo luận với bác sĩ để xác định thời điểm phù hợp nhất cho bạn.
Lời kết
Hành trình tìm hiểu về u đại tràng của chúng ta đến đây là kết thúc. Hy vọng rằng, qua những chia sẻ này, bạn đã có một cái nhìn toàn diện và bớt đi những lo âu ban đầu.
Thông điệp quan trọng nhất mà tôi muốn gửi gắm đến bạn là: Đừng sợ hãi, hãy chủ động. Polyp đại tràng rất phổ biến, phần lớn là lành tính, và quan trọng hơn cả, chúng cho chúng ta một cơ hội quý giá để phòng ngừa ung thư. Việc phát hiện và loại bỏ sớm các polyp tiền ung thư thông qua nội soi là một biện pháp an toàn, hiệu quả và có thể cứu sống bạn.
Hãy xem việc tầm soát sức khỏe đại tràng như một phần tất yếu của việc chăm sóc bản thân. Hãy trao đổi cởi mở với bác sĩ, tuân thủ lịch tầm soát, và áp dụng một lối sống lành mạnh.
Sức khỏe của bạn nằm trong tay bạn. Hãy hành động ngay hôm nay để bảo vệ tương lai của chính mình.
Tác giả Dược sĩ Mai Thanh Hoa